Aviso médico: Este artigo tem fins informativos e educativos. Não substitui a consulta médica profissional. Perante qualquer sintoma persistente ou preocupante, consulte sempre um médico. Em situações de emergência, ligue para o 112.
A epilepsia afeta mais portugueses do que se pensava. Um estudo epidemiológico recente — o EpiPort — revelou uma prevalência de 9,76 casos por 1.000 habitantes em Portugal, o dobro dos valores estimados anteriormente. Isto significa que cerca de 100.000 portugueses vivem com epilepsia, muitos dos quais sem diagnóstico formal. Apesar de ser uma das doenças neurológicas mais comuns, continua cercada de mitos e estigma que dificultam a procura de ajuda atempada.
Conhecer os sintomas da epilepsia, os diferentes tipos de crises e saber como agir perante uma situação de emergência pode fazer uma diferença decisiva — tanto para quem tem a doença como para quem está por perto.
O Que É a Epilepsia?
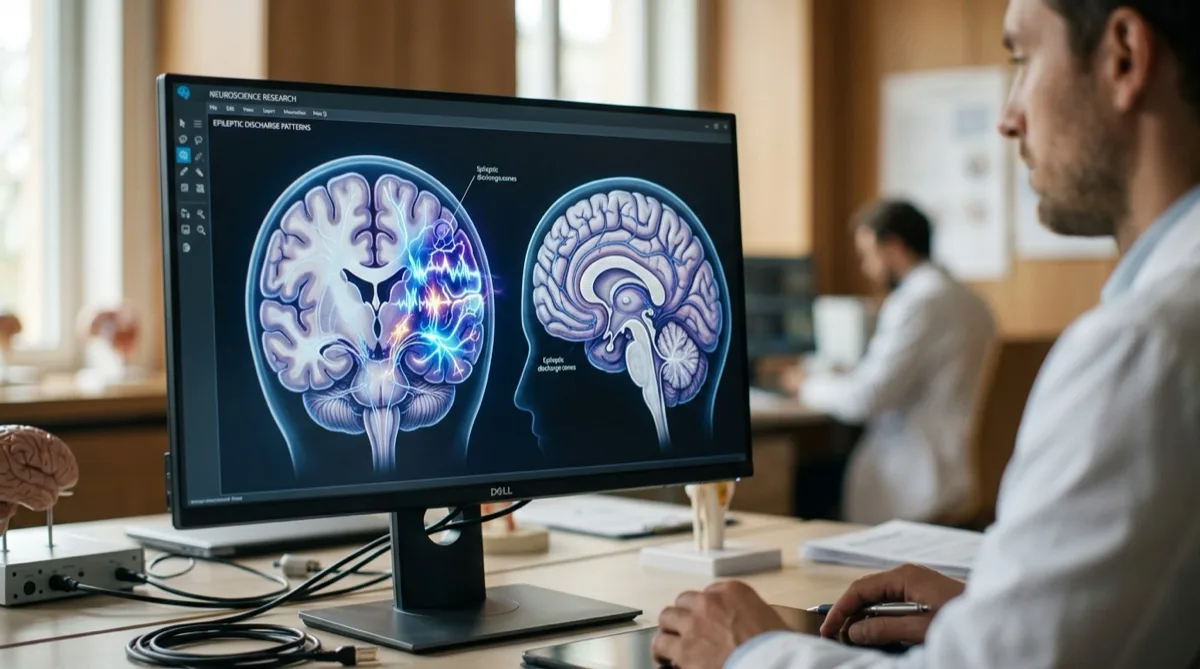
A epilepsia é uma doença neurológica crónica caracterizada pela predisposição para crises epiléticas espontâneas e recorrentes. Uma crise epilética resulta de uma descarga elétrica anormal, excessiva e sincronizada de neurónios no cérebro, que perturba temporariamente o seu funcionamento normal.
É importante distinguir: nem toda a crise epilética significa epilepsia. Uma crise única pode ser provocada por febre muito alta (convulsão febril em crianças), privação severa de sono, hipoglicémia ou abstinência de álcool. O diagnóstico de epilepsia implica geralmente duas ou mais crises não provocadas, ou uma única crise com alta probabilidade de recorrência.
Por Que Acontecem as Crises?
O cérebro funciona através de sinais elétricos entre neurónios. Na epilepsia, existe um desequilíbrio entre os mecanismos de excitação e inibição neuronal, levando a “tempestades elétricas” que se propagam por parte ou por todo o cérebro. A localização da descarga determina os sintomas experienciados durante a crise.
Epilepsia em Números em Portugal
Segundo a Liga Portuguesa Contra a Epilepsia e dados do Serviço Nacional de Saúde (SNS), a epilepsia é a doença neurológica crónica mais comum a seguir à enxaqueca, afetando pessoas de todas as idades, mas com dois picos de maior incidência: na infância/adolescência e após os 65 anos. A OMS reconhece a epilepsia como um problema de saúde pública global com impacto significativo na qualidade de vida.
Tipos de Crises Epiléticas: Como Se Classificam?
A classificação das crises epiléticas é fundamental para o diagnóstico e tratamento corretos. A Liga Internacional Contra a Epilepsia (ILAE) divide-as em dois grandes grupos consoante a área do cérebro afetada no início.
Crises Focais (Parciais)
As crises focais têm início numa área específica do cérebro. Os sintomas dependem da função controlada por essa área:
- Lobo temporal: sensações estranhas de déjà vu, medo súbito sem razão aparente, cheiros ou sabores inexistentes, movimentos automáticos (mastigar, esfregar as mãos)
- Lobo frontal: movimentos bruscos de um braço ou perna, postura anormal, gritos involuntários
- Lobo parietal: sensações de formigueiro, dormência ou dor numa parte do corpo
- Lobo occipital: alucinações visuais (luzes, formas geométricas), piscadelas repetidas
As crises focais podem ocorrer com ou sem alteração da consciência, e podem evoluir para crises generalizadas (focal para bilateral tónico-clónica).
Crises Generalizadas
As crises generalizadas envolvem ambos os hemisférios cerebrais desde o início. Os tipos mais comuns incluem:
- Ausências (pequeno mal): olhar fixo, “desligamento” momentâneo de 5 a 30 segundos, frequentemente confundido com distração — especialmente em crianças
- Crises tónico-clónicas (grande mal): perda de consciência, fase tónica (rigidez corporal) seguida de fase clónica (abalos musculares rítmicos)
- Crises mioclónicas: abalos musculares rápidos e breves, geralmente nos braços, frequentemente ao acordar
- Crises atónicas: perda súbita do tónus muscular, podendo causar quedas súbitas (“crises de queda”)
- Crises tónicas: rigidez muscular sem fase clónica, com duração de segundos a minutos
Crises Tónico-Clónicas: O Que Esperar
As crises tónico-clónicas são as mais conhecidas pelo público geral e podem ser aterrorizantes de presenciar. Desenrolam-se tipicamente em fases:
- Fase tónica (10-30 segundos): rigidez corporal, possível grito inicial, queda, apneia transitória
- Fase clónica (1-3 minutos): abalos musculares rítmicos que vão abrandando progressivamente
- Período pós-ictal (minutos a horas): confusão, sonolência, dores musculares, cefaleia
Sintomas Principais da Epilepsia
Ao contrário do que muitos pensam, a epilepsia não se manifesta apenas com convulsões dramáticas. Os sintomas são extremamente variados e dependem do tipo de epilepsia e da localização das descargas elétricas no cérebro.
Sintomas Antes da Crise: A Aura Epilética
Muitas pessoas experienciam sinais de aviso antes de uma crise — chamados aura. A aura é, na verdade, uma crise focal simples que precede a crise principal. Pode manifestar-se como:
- Sensação estranha no estômago (como “borboletas” que sobem)
- Déjà vu ou jamais vu (sensação de nunca ter visto algo familiar)
- Cheiros ou sabores estranhos sem causa aparente
- Visões de luzes, cores ou formas geométricas
- Sensações de medo intenso, euforia ou tristeza súbitos
- Formigueiro ou dormência numa parte do corpo
- Sensação de que as coisas parecem irreais (despersonalização)
Reconhecer a aura permite à pessoa colocar-se em segurança antes da crise principal.
Sintomas Durante a Crise
Os sintomas durante a crise variam consoante o tipo:
| Tipo de Crise | Sintomas Principais | Duração Típica |
|---|---|---|
| Ausência | Olhar fixo, “desligamento”, piscar de olhos | 5-30 segundos |
| Focal consciente | Movimentos automáticos, sensações estranhas, consciência mantida | 1-2 minutos |
| Focal com alteração da consciência | Confusão, automatismos, sem resposta a estímulos | 1-3 minutos |
| Tónico-clónica | Rigidez + abalos, perda de consciência, possível mordedura da língua | 1-3 minutos |
| Mioclónica | Abalos musculares rápidos | Segundos |
| Atónica | Queda súbita, perda de tónus | Segundos |
Sintomas Após a Crise: Período Pós-Ictal
O período após uma crise pode ser tão perturbador como a própria crise. Os sintomas pós-ictais mais comuns incluem:
- Confusão e desorientação (minutos a horas)
- Sonolência intensa e necessidade de dormir
- Cefaleia (dor de cabeça)
- Dores musculares (resultado dos abalos intensos)
- Fraqueza num lado do corpo — paralisia de Todd (pode durar horas, mas é temporária)
- Dificuldade em falar ou encontrar palavras
- Alterações de memória relativas ao evento
Epilepsia em Crianças: Como Reconhecer?
A epilepsia infantil tem características específicas que a tornam difícil de identificar. Os sinais nas crianças podem ser subtis e facilmente confundidos com comportamentos normais ou distração:
- Ausências frequentes: a criança “desliga” repetidamente durante o dia, pode ter quebras no discurso ou movimento, retomando como se nada tivesse acontecido
- Quedas súbitas inexplicadas sem causa aparente
- Abalos matinais ao acordar (mais visíveis nos braços)
- Confusão episódica sem causa aparente
- Dificuldades escolares que podem resultar de crises frequentes não detetadas
- Pesadelos intensos ou comportamentos estranhos durante o sono (epilepsias noturnas)
Se o seu filho “desliga” frequentemente, tem episódios de olhar fixo que não respondem ao chamamento, ou cai inexplicavelmente, consulte o pediatra. O SNS 24 (808 24 24 24) pode orientar sobre a urgência da consulta.
Epilepsia em Idosos: Características Específicas
Após os 65 anos, a epilepsia tem o segundo pico de incidência, frequentemente associada a causas vasculares (sequelas de AVC) ou doenças neurodegenerativas. Os idosos apresentam características particulares:
- As crises são muitas vezes focais, com menor frequência de crises tónico-clónicas
- O período pós-ictal é mais longo e pode mimetizar AVC ou demência
- Confusão episódica pode ser o único sinal
- Quedas inexplicadas com ou sem perda de consciência
- Maior sensibilidade aos medicamentos antiepilépticos
Se experiencia vertigens ou tonturas recorrentes associadas a confusão breve, ou se sofreu recentemente um AVC, fale com o seu médico sobre a possibilidade de epilepsia.
Como Reconhecer uma Crise Epilética?
Sinais de Alerta para Possível Epilepsia
Mesmo fora das crises, existem sinais que podem sugerir epilepsia e merecem avaliação médica:
- Episódios inexplicáveis de confusão ou “ausências” breves
- Acordar com dores musculares, mordidela na língua ou incontinência sem explicação
- Memória de episódios de sensações estranhas recorrentes (aura)
- Quedas frequentes sem causa evidente
- Comportamentos automáticos que a pessoa não recorda
Epilepsia vs. Desmaio: Como Distinguir
Uma dúvida frequente é distinguir uma crise epilética de um simples desmaio (síncope). Esta distinção é importante pois o tratamento é completamente diferente:
| Característica | Crise Epilética | Desmaio (Síncope) |
|---|---|---|
| Início | Súbito, com ou sem aura | Geralmente gradual (tonturas, visão turva) |
| Duração | 1-3 minutos | Segundos a 1 minuto |
| Movimentos | Abalos rítmicos, rigidez | Poucos ou nenhuns (podem ocorrer mioclonias breves) |
| Mordedura da língua | Possível (lateral) | Rara |
| Recuperação | Lenta, confusão pós-ictal | Rápida, lúcida |
| Incontinência | Pode ocorrer | Rara |
| Cor da pele | Normal ou cianótica | Pálida, cinzenta |
| Contexto típico | Sem fator desencadeante claro | Calor, emoção intensa, posição vertical prolongada |
A enxaqueca com aura pode também ser confundida com epilepsia focal — ambas produzem sintomas neurológicos transitórios, mas a enxaqueca tem uma progressão mais lenta (minutos) e é seguida de cefaleia intensa.
Causas e Fatores de Risco da Epilepsia
Causas Estruturais
Em muitos casos, a epilepsia tem uma causa identificável que altera a estrutura ou função do cérebro:
- AVC e doenças cerebrovasculares — principal causa nos idosos; o tecido cicatricial após um AVC pode tornar-se um foco epilético. Se tiver sintomas de AVC, procure emergência imediatamente
- Traumatismos cranianos — lesões na cabeça, especialmente com perda de consciência
- Tumores cerebrais — benignos ou malignos podem causar epilepsia focal
- Infeções do sistema nervoso central — meningite, encefalite, abcesso cerebral
- Malformações vasculares — como cavernomas ou malformações arteriovenosas
- Esclerose do hipocampo — causa mais comum de epilepsia do lobo temporal refratária
Causas Metabólicas e Infeciosas
Algumas condições sistémicas podem provocar crises sem que exista epilepsia propriamente dita:
- Hipoglicémia severa (ver sintomas de hipoglicémia)
- Distúrbios eletrolíticos (sódio, cálcio, magnésio muito baixos)
- Insuficiência hepática ou renal grave
- Encefalopatia tóxica (álcool, drogas, alguns medicamentos)
- Infeções com febre muito alta (convulsões febris nas crianças)
Epilepsia Idiopática
Em cerca de 40-50% dos casos, não se encontra nenhuma causa estrutural ou metabólica. Fala-se então em epilepsia genética (idiopática), onde existe uma predisposição constitucional do cérebro para desenvolver crises. Muitas destas formas respondem muito bem ao tratamento e têm excelente prognóstico.
Fatores de risco adicionais incluem prematuridade, privação severa de oxigénio no parto, história familiar de epilepsia, e doenças neurodegenerativas como a doença de Alzheimer ou a doença de Parkinson.
Diagnóstico da Epilepsia
O diagnóstico de epilepsia é essencialmente clínico — baseia-se na descrição detalhada das crises pelo doente e por quem as testemunhou. Um vídeo gravado durante a crise pode ser imensamente útil para o neurologista.
Exames Complementares
Após a avaliação clínica, o neurologista pode solicitar:
- Eletroencefalograma (EEG): regista a atividade elétrica cerebral; pode detetar padrões anormais mesmo entre crises, sendo o exame mais específico para epilepsia
- EEG de longa duração ou vídeo-EEG: para capturar crises durante a monitorização
- Ressonância magnética (RM) cerebral: para identificar causas estruturais
- Análises ao sangue: para excluir causas metabólicas
- Punção lombar: quando se suspeita de infeção ou inflamação cerebral
Um EEG normal não exclui epilepsia — algumas formas têm EEG inter-ictal normal. O diagnóstico requer a integração de todos os dados clínicos e complementares.
Tratamento e Vida com Epilepsia
Medicação Antiepilética
O tratamento médico é o pilar fundamental da epilepsia. Os fármacos antiepilépticos (FAE) não curam a epilepsia, mas controlam as crises na maioria dos doentes. Com medicação adequada:
- 70% dos doentes ficam sem crises ou com melhoria significativa
- O tratamento é geralmente crónico, mas pode ser descontinuado em alguns casos após anos sem crises
- A escolha do fármaco depende do tipo de epilepsia, sexo, idade e outras condições médicas
- É fundamental não interromper a medicação sem indicação médica — pode provocar recidiva grave das crises
A medicação deve ser prescrita e ajustada por neurologista, que acompanha o doente regularmente na consulta de neurologia do SNS ou privada.
Cirurgia e Neuroestimulação
Quando os fármacos não controlam as crises (epilepsia refratária — cerca de 30% dos casos), existem opções cirúrgicas:
- Cirurgia de ressecção: remoção do foco epilético quando identificável e acessível (ex: lobectomia temporal)
- Estimulação do nervo vago (ENV): dispositivo implantado que envia impulsos elétricos ao cérebro
- Estimulação cerebral profunda (DBS): para casos selecionados refratários
- Dieta cetogénica: especialmente útil em crianças com epilepsia refratária
Qualidade de Vida e Precauções
Viver com epilepsia implica algumas adaptações, mas não impede uma vida plena. Entre as recomendações habituais:
- Condução: a legislação portuguesa exige um período mínimo sem crises (geralmente 1 ano) para conduzir; informe o seu médico
- Sono regular: a privação de sono é um gatilho frequente de crises
- Evitar álcool em excesso e algumas drogas recreativas
- Natação e desportos de risco: sempre com supervisão
- Gestão do stress: a ansiedade e o stress emocional podem precipitar crises em alguns doentes
Quando Consultar um Médico
Situações de Emergência — Ligue 112
Chame o 112 imediatamente se:
- A crise durar mais de 5 minutos (estado de mal epilético — emergência médica)
- Ocorrerem várias crises seguidas sem recuperação da consciência entre elas
- A pessoa não recuperar a consciência após a crise
- A crise ocorrer dentro de água (risco de afogamento)
- Existir lesão durante a crise (queda, traumatismo craniano)
- For a primeira crise da vida
- A pessoa estiver grávida
- A crise ocorrer numa criança sem diagnóstico prévio
Consulta Médica Urgente (SNS 24: 808 24 24 24)
Contacte o SNS 24 ou vá ao médico de urgência se:
- For a primeira crise, mesmo que tenha resolvido
- A crise foi diferente das habituais (mais longa, diferente tipo)
- Após a crise, a pessoa tem dificuldades neurológicas que persistem mais de 30-60 minutos
- Existe febre alta associada à crise
Consulta Programada
Marque consulta com o médico de família ou neurologista se:
- Tem episódios recorrentes de “ausências”, confusão ou sensações estranhas inexplicadas
- Acorda com mordidelas na língua, dores musculares ou urinou durante o sono
- Tem quedas frequentes sem causa aparente
- O tratamento atual não está a controlar adequadamente as crises
O rastreio e diagnóstico precoce da epilepsia é fundamental. Com o tratamento adequado, a maioria das pessoas leva uma vida completamente normal — trabalha, estuda, tem família e pratica desporto. O estigma associado à epilepsia é um dos maiores obstáculos ao diagnóstico e tratamento atempados — combatê-lo começa pela informação.
Fontes: Serviço Nacional de Saúde (SNS), Liga Portuguesa Contra a Epilepsia, Sociedade Portuguesa de Neurologia (SPN), Organização Mundial de Saúde (OMS), Liga Internacional Contra a Epilepsia (ILAE), estudo EpiPort 2025.